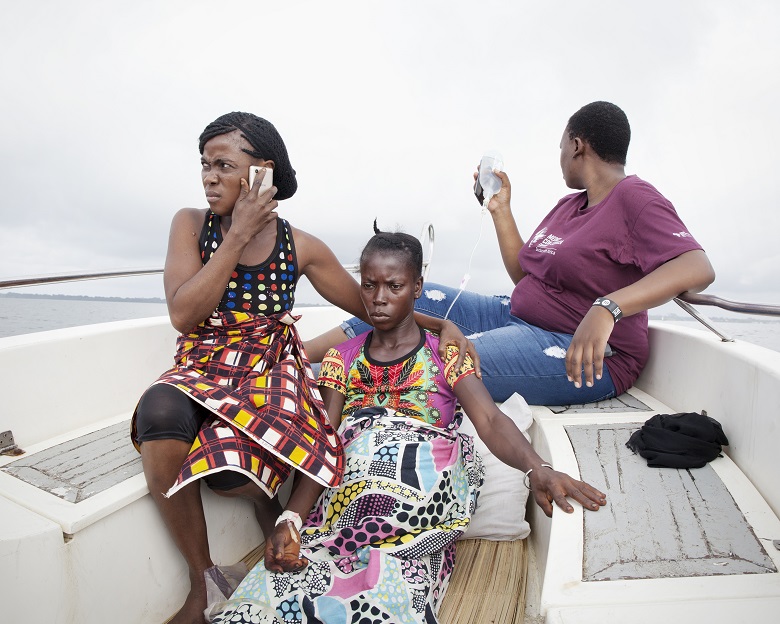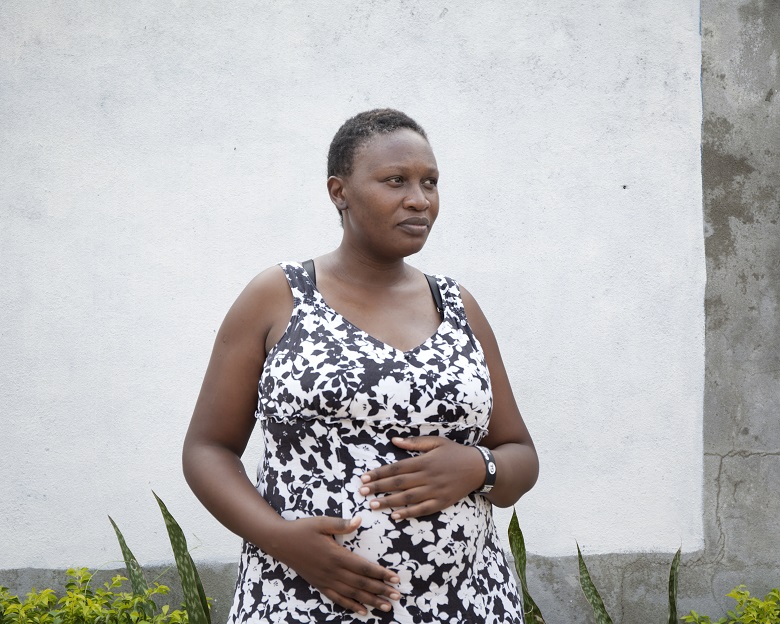Ogni anno, più di trecentomila donne nel mondo muoiono dando alla luce un figlio. Altri dieci milioni si trascinano, dopo il parto, malattie e infezioni per tutta la vita. Il 65 per cento delle vittime si trova nell’Africa subsahariana. Una strage silenziosa che ha ragioni diverse
Sono le 8 del mattino e il sole già alto carica l’aria di un’umidità sfiancante. In jeans e ciabatte di gomma, Flaviour Nhawu scende affannata da un’ambulanza, l’unico mezzo a 4 ruote sull’isola di Bonthe, nel Sud della Sierra Leone. Con un’infermiera, cammina svelta verso il motoscafo appena attraccato al molo. Ci vogliono venti minuti a velocità sostenuta per approdare sull’altra sponda del fiume Sherbro, e un altro quarto d’ora a piedi, fra palme alte e villaggi di capanne rade, per raggiungere il piccolo centro sanitario di Bendu. La chiamata d’emergenza è partita poco fa: Kadi, una donna minuta di 35 anni, è in travaglio, dilaniata dal dolore. La malnutrizione la fa sembrare una bambina dal bacino acerbo: è improbabile che riesca a partorire senza un taglio cesareo.
Simili operazioni di salvataggio scandiscono le giornate di Flaviour Nhawu, anche ora che lei stessa è incinta di 5 mesi. Esperta di salute pubblica, viene dallo Zimbabwe e nel distretto di Bonthe, dove non esistono strade e tutto si muove lungo un groviglio di fiumi, sta creando servizi d’emergenza per le donne gravide: nel giro di un anno è riuscita a dimezzare la mortalità materna nell’area, incanalando le scarse risorse della sanità locale in un efficiente sistema di barche e di volontari-sentinelle nei villaggi più remoti, capaci di riconoscere le situazioni critiche e segnalarle subito.
Adesso, insieme all’infermiera, Flaviour carica Kadi su una moto per portarla alla barca, seguendola a piedi. L’ambulanza l’attende sull’altra riva. In ospedale, con un cesareo, la donna partorirà una neonata sana e poi dormirà, finalmente d’un sonno quieto.
Numeri spaventosi
La Sierra Leone è il Paese più rischioso al mondo per diventare madri: secondo l’Organizzazione mondiale della sanità (Oms), per ogni 100.000 bambini nati vivi, 1360 donne perdono la vita per complicazioni alla gravidanza o al parto. Un dato allarmante persino nel contesto già difficile dell’Africa subsahariana, dove una donna ha una probabilità su 36 di non sopravvivere a un parto, mentre per una madre europea il rischio è di uno a 4900. Ogni anno, 303.000 donne nel mondo muoiono dando alla luce un figlio; 10 milioni quelle che si trascineranno malattie e infezioni per tutta la vita. Se il 99% della mortalità materna riguarda i Paesi in via di sviluppo, l’Africa subsahariana, da sola, pesa per il 66%. Nonostante i progressi (in Africa la mortalità materna è quasi dimezzata dal 1990), ogni 100.000 parti sono ancora 546 le donne che non sopravvivono, contro le 16 dell’Europa. La causa principale è l’emorragia, seguita da infezioni e ipertensione. Per l’Oms, la maggior parte di queste perdite si potrebbe evitare con diagnosi adeguate e un’assistenza ostetrico-ginecologica di qualità.
Oltre alla diffusione di malattie come tubercolosi, malaria e Hiv/aids, il continente continua infatti a patire lacune sanitarie strutturali che gravano sulla salute femminile. Come la penuria di personale: nel mondo si contano 13,9 medici per 10.000 abitanti (32,1 in Europa); in Africa sono 2,7, e 12,4 gli infermieri e ostetriche (contro il 28,6 della media mondiale e l’80,2 dell’Europa). In tante zone rurali, inoltre, l’accesso ai centri sanitari è ostacolato dalle pessime condizioni delle strade e dalla mancanza di mezzi di trasporto. Le frequenti gravidanze in adolescenza, poi (99,1 parti ogni mille sono di minorenni, oltre il doppio della media globale), moltiplicano il rischio di complicazioni. E c’è un’avversione diffusione al taglio cesareo, che in alcune culture è sintomo di inadeguatezza della donna.
Freni culturali
Persino certe tradizioni si mettono di traverso. Nella società pastorale del Karamoja ugandese, per esempio, si desidera che il neonato venga accolto da una persona di famiglia, in casa, piuttosto che da un’ostetrica professionale, percepita come un’estranea. Lo racconta Betty Agan, capo ostetrica nel centro sanitario rurale di Lorengechora, dove attua una pionieristica combinazione di protocolli medici e profondo rispetto per gli usi locali. «Adesso le donne si fidano di noi e vengono sempre più numerose a partorire qui», spiega. Secondo un rapporto dell’agenzia Onu Unfpa sulla salute riproduttiva in Africa orientale e australe, la ragione principale per cui le donne incinte sono restie ad affidarsi a un’ostetrica è proprio la paura di non essere trattate con rispetto.
Così il Karamoja continua, con il suo milione di abitanti, a registrare un tasso di mortalità materna più che doppio rispetto a quello nazionale (750 contro 343), e solo il 55% della sua popolazione vive a meno di 5 chilometri da uno dei 5 ospedali o 128 centri sanitari periferici, lo standard minimo d’accessibilità stabilito dall’Oms. Betty Agan, nel suo piccolo, sta invertendo la rotta, ed è stata premiata dal governo ugandese come migliore levatrice del Karamoja.
Oltre al talento nell’individuare in fretta i casi gravi da trasportare subito in ospedale, l’ostetrica sta utilizzando uno speciale “cuscino del parto”, introdotto in Karamoja da Unicef e Medici con l’Africa Cuamm, che permette di partorire in posizione accucciata. «Le donne non venivano da noi perché non volevano aprire le gambe sul lettino, posizione che considerano vergognosa – chiarisce Betty –. Grazie al “cuscino del parto”, possono partorire sedute, sentendosi tutelate nella loro intimità». Secondo i dati ufficiali, da quando gran parte dei centri di salute del Karamoja usa questo cuscino, i parti assistiti da personale sanitario sono passati dal 18 al 52%.
Nascere nel terrore
La meticolosa passione di Betty Agan, che guadagna l’equivalente di 160 euro al mese e vive nel centro sanitario, lontana dal marito e dai due figli, racconta un aspetto poco indagato della lotta alla mortalità materna in Africa, mettendo in luce come la tenacia e la sensibilità delle singole operatrici sanitarie possano fare la differenza nel garantire alle donne il diritto alla salute.
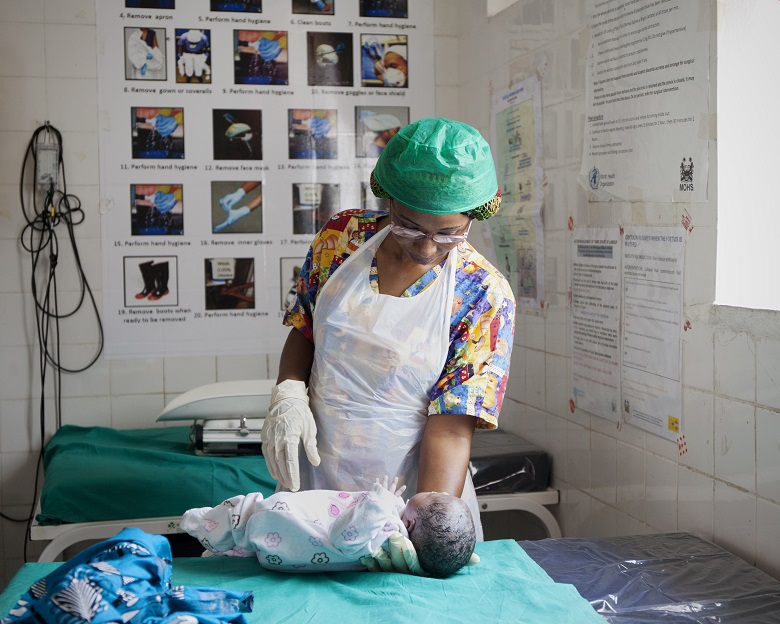
Lo suggerisce anche la storia di Halima Haruna Yusuf, dottoressa di 29 anni che lavora nel Borno, lo Stato della Nigeria più martoriato dagli attacchi del gruppo terroristico Boko Haram. Al contrario del 35% dei medici fuggiti altrove, Halima ha scelto di dedicarsi ai problemi riproduttivi femminili a Gamboru Ngala, una città al confine con il Camerun, semidistrutta dal conflitto e controllata dall’esercito nigeriano. Qui si contano oltre sessantamila sfollati, divisi fra due campi dell’Onu e alloggi di fortuna in mezzo alle macerie, ai distributori di benzina esplosi, al bianco delle moschee punteggiato dai proiettili. «La situazione è troppo instabile – dice Halima trattenendo la rabbia –. Se una donna incinta ha complicazioni di notte, trova i centri sanitari chiusi per il coprifuoco, e rischia di morire». Nel centro di salute della ong italiana Intersos, la dottoressa macina visite, esegue test per la malaria, vaccina bambini, esamina pancioni. «Prima le profughe erano diffidenti: pensavano che compissimo riti magici sui loro corpi – sorride –, ma a poco a poco mi sono guadagnata la loro fiducia e ormai preferiscono partorire qui, non più in casa».
Con i due terzi delle strutture sanitarie rase al suolo dal conflitto, nel Borno i decessi delle donne incinte si sono impennati: ogni 100.000 parti, perdono la vita 1149 madri, secondo una ricerca delle università di Maiduguri e Kano. Un dato che supera il già altissimo tasso di mortalità materna dell’intera Nigeria: 814 decessi ogni 100.000 parti.
Virus infamante
Anche Natalia Chimundi combatte una battaglia quotidiana, su una linea del fronte molto diversa ma altrettanto tormentata: quella dell’Hiv e dello stigma ancora legato al virus. Madre di 3 figli, 41enne affascinante e comunicativa, Natalia vive a Beira, la seconda città del Mozambico. Da psicologa, affianca le adolescenti in gravidanza nei centri detti Saj, aperti dal ministero della Sanità per sensibilizzare i giovani sull’aids. E per tante mozambicane incinte, la prima visita prenatale è insieme gioia e sgomento: «Per la prima volta si sottopongono al test dell’Hiv e, accanto alla felicità per il nascituro, capita la scoperta di essere sieropositive», dice Natalia.
In Mozambico l’incidenza del virus è tra le più alte al mondo: il 13,2%, che aumenta al 16,3% nella regione di Sofala, dove si trova Beira. Qui sono comuni le gravidanze precoci: 135,2 parti ogni 1000 adolescenti, ben oltre la media africana di 99,1. E le giovanissime sono anche le più esposte all’Hiv: a Beira, l’11,6% di loro risulta positiva, contro l’1% dei coetanei maschi. «Sono discriminate – aggiunge la psicologa –, spesso cacciate di casa per via di una cultura patriarcale che considera la donna colpevole della propria malattia. Così le ragazze non seguono a dovere la terapia antiretrovirale, trasmettendo il virus ai neonati».
Lei ha il compito di convincerle che l’Hiv non è un marchio d’infamia, e va affrontato a testa alta. Rivelando come, fra le tante armi da mettere in campo contro la mortalità materna in Africa, ci sia l’affermazione dei diritti delle donne.
(testo di Emanuela Zuccalà – foto di Valeria Scrilatti)
Articolo tratto dal numero 3/2020 della rivista Africa, per acquistare la copia clicca qui